Category: Tin tức
-
Tái lập cân bằng xương ở bệnh nhân xơ tủy xương bằng ghép tế bào gốc tạo máu
Khám phá sức mạnh biến đổi của cấy ghép tế bào gốc tạo máu đồng loại (allo-HSCT) trong việc tái xây dựng cân bằng xương (skeletal homeostasis) ở xơ hóa tủy (MF). Nghiên cứu đột phá này đào sâu vào việc bình thường hóa mật độ khoáng trong xương và giải quyết xơ hóa tủy…
-
Một món quà tế bào gốc đầy cảm động từ Trung Quốc đến Mỹ chứng kiến sự tiếp nối của hy vọng và tình đoàn kết
Điều gì có thể mang đến sự sống mới cho một phụ nữ Mỹ cao tuổi đang chiến đấu với căn bệnh máu nghiêm trọng? Nhiều câu trả lời có thể xuất hiện trong tâm trí, nhưng một điều khó tưởng tượng chính là món quà sự sống từ một người xa lạ – một…
-
Capricor Therapeutics
Capricor Therapeutics (California, Mỹ; www.capricor.com), một công ty công nghệ sinh học tiên phong trong phát triển liệu pháp tế bào và exosome để điều trị các bệnh hiếm gặp, vừa thông báo rằng Cơ quan Dược phẩm Châu Âu (EMA) đã cấp chỉ định Thuốc Mồ Côi (Orphan drug) và Sản phẩm Thuốc Y…
-
Adicet Bio
Adicet Bio (California, Mỹ; www.adicetbio.com), một công ty công nghệ sinh học giai đoạn lâm sàng chuyên phát triển liệu pháp tế bào T gamma delta đồng loài cho các bệnh ung thư và tự miễn dịch, đã công bố bắt đầu điều trị cho bệnh nhân đầu tiên trong thử nghiệm lâm sàng giai…
-
Liệu Pháp Tế Bào Gốc VetStem Cải Thiện Chất Lượng Cuộc Sống Của Shepherd Mắc Chứng Loạn Sản Khuỷu Tay (Elbow Dysplasia)
Georgie, một chú chó Dutch Shepherd, đã được điều trị thành công bằng Liệu pháp Tế bào Gốc VetStem cho bệnh viêm xương khớp ở khuỷu chi trước. Georgie khoảng ba tuổi khi một mảnh xương được phẫu thuật cắt bỏ khỏi khuỷu chân trước do quá trình phân mảnh của mỏm xương, hay FCP…
-
Bệnh viện Đại học Osaka
Một nhóm nghiên cứu tại Nhật Bản đã thực hiện một thử nghiệm lâm sàng không ngẫu nhiên, đơn nhóm, với sự tham gia của bốn bệnh nhân mắc các trường hợp suy giảm tế bào gốc giác mạc (LSCD) phức tạp tại Khoa nhãn, Bệnh viện Đại học Osaka (www.hosp.med.osakasu.ac.jp/english/departments/ophthalmology.html). Nhóm bệnh nhân bao…
-
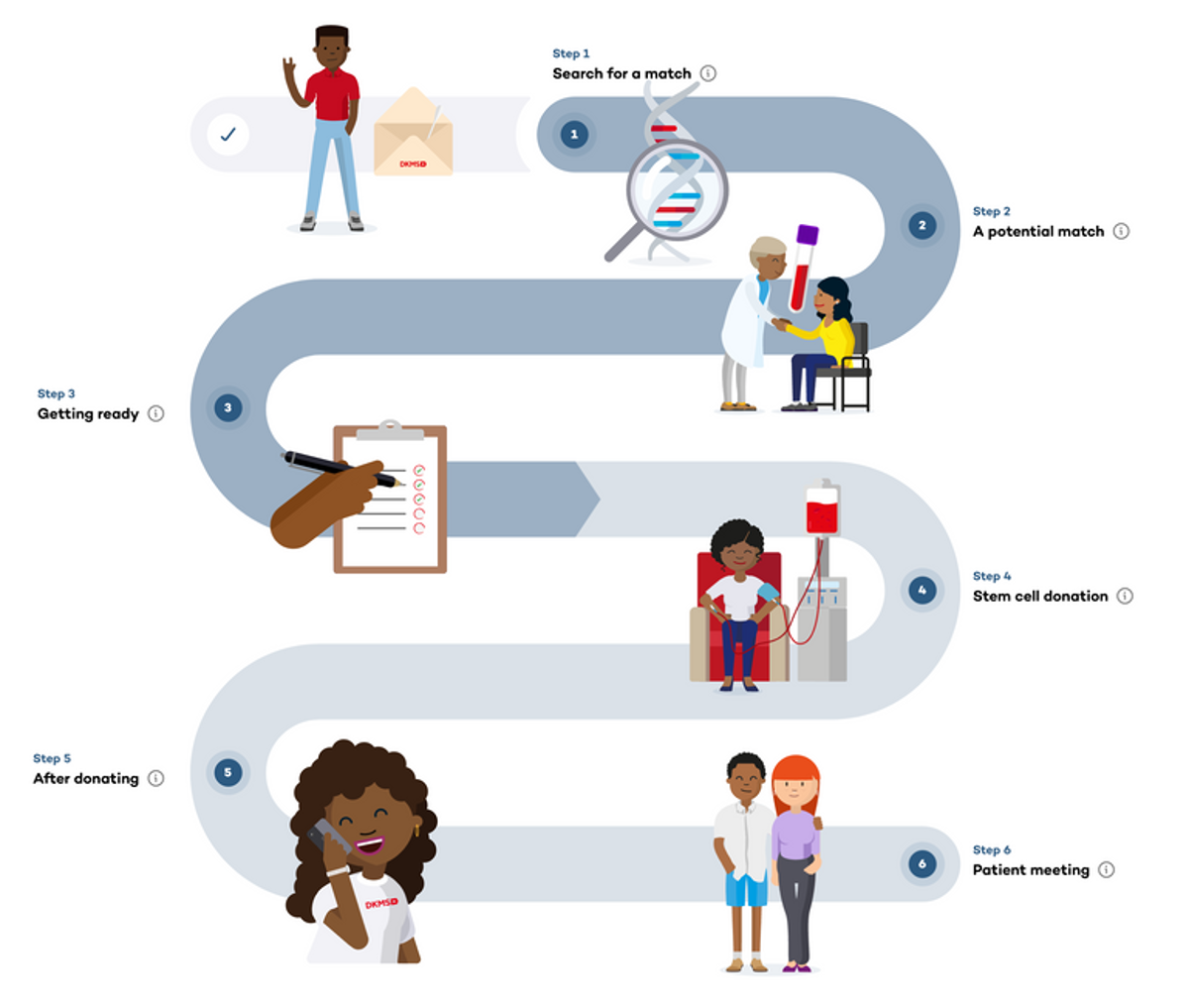
Hiến tế bào gốc – một chương trình mới ở Nam Phi
Mỗi ngày, hơn 120 người Nam Phi đăng ký trở thành những người hiến tế bào gốc tiềm năng, mang lại hy vọng cho những người đang chiến đấu với ung thư máu và các rối loạn máu. Tính đến nay, hơn 100.000 cá nhân đã đóng góp vào việc mở rộng và đa dạng…
-
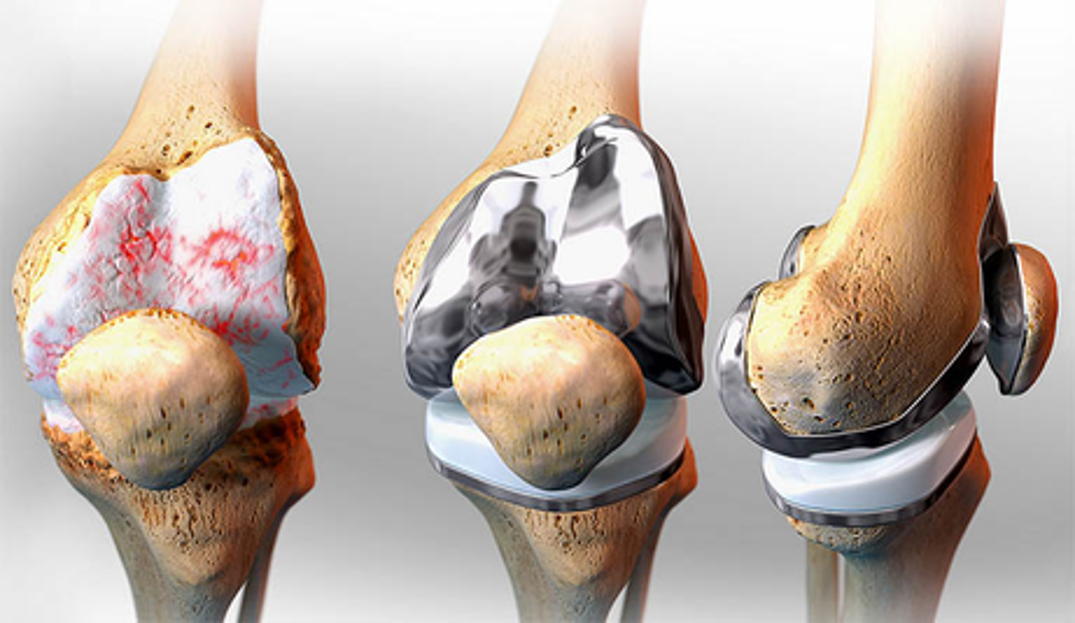
Người dân Singapore “sẵn sàng chấp nhận rủi ro”: Đi sang Malaysia để điều trị tế bào gốc đầu gối
Các cơ sở y tế và phòng khám ở Singapore chỉ được phép thực hiện liệu pháp tế bào gốc trong bối cảnh nghiên cứu và không phải là một dịch vụ lâm sàng chính thống để sửa chữa sụn. Khi các kết quả chụp chiếu năm ngoái cho thấy tổn thương nghiêm trọng ở…
-
Đột phá trong phục hồi sau đột quỵ: Liệu pháp tế bào gốc khởi động tái tạo não
Tại Hoa Kỳ, cứ 40 giây lại có một trường hợp đột quỵ, và những người sống sót sau đột quỵ do thiếu máu cục bộ thường phải đối mặt với những hậu quả nghiêm trọng lâu dài như vấn đề về di chuyển, đau mãn tính hoặc động kinh. Nghiên cứu mới này, được…
-
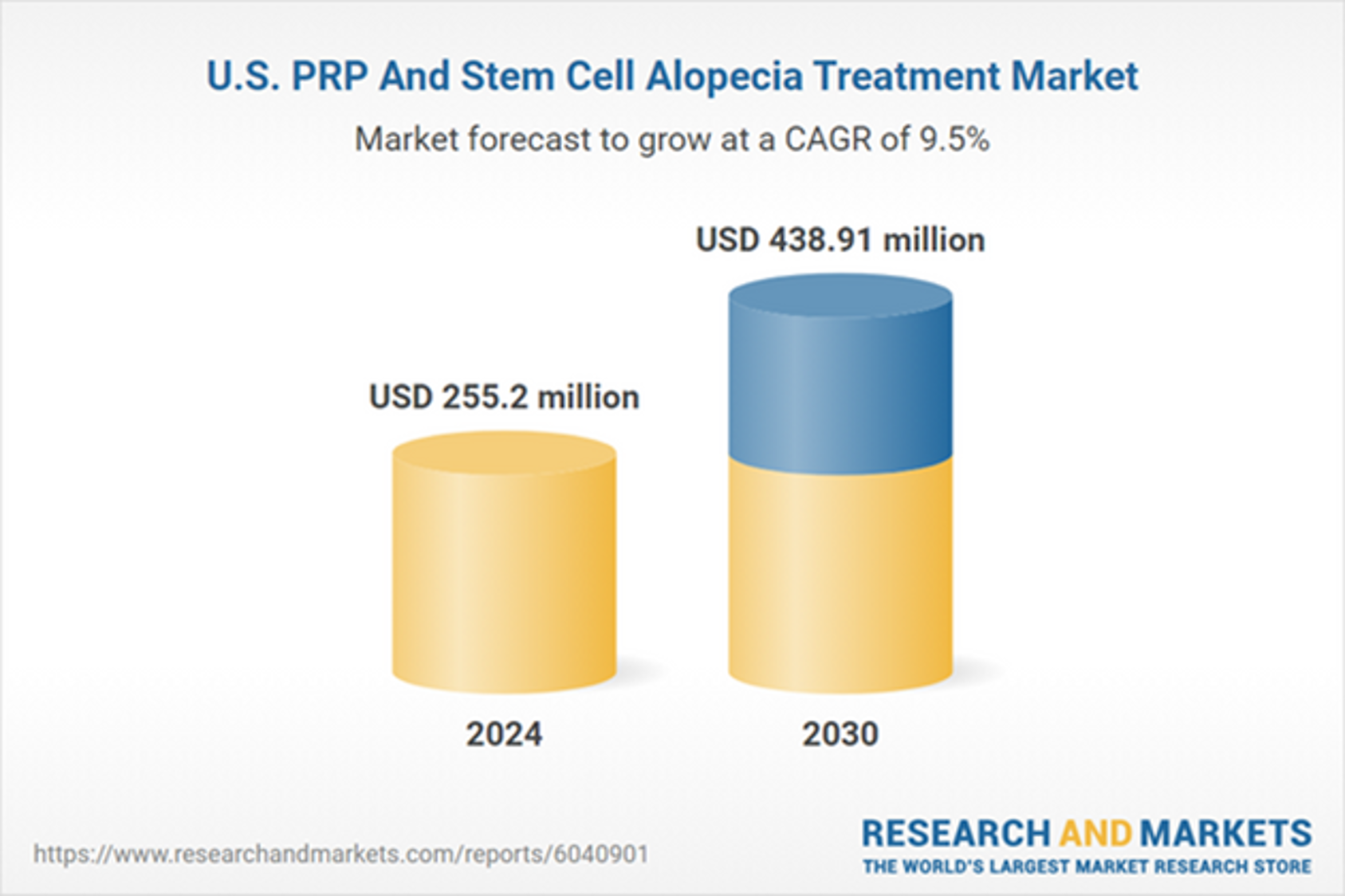
Điều trị rụng tóc bằng PRP và tế bào gốc tại Mĩ tăng đột biến
Quy mô thị trường điều trị rụng tóc bằng PRP và tế bào gốc tại Hoa Kỳ dự kiến đạt 438,91 triệu USD vào năm 2030. Thị trường dự kiến sẽ tăng trưởng với tốc độ CAGR 9,46% từ năm 2025 đến năm 2030. Các yếu tố góp phần vào sự tăng trưởng của thị…