
Sự tiến hóa và tương lai của liệu pháp tế bào tại Việt Nam
Hành trình 30 năm từ những bước đi tiên phong đến chiến lược quốc gia (1995–2025)
(Dịch nguyên văn từ bài báo gốc “The evolution and future of cell therapy in Viet Nam: A 30-year journey from pioneering steps to national strategy (1995-2025)” — Phạm Văn Phúc và cộng sự, Progress in Stem Cell, 12(2):421, tháng 12/2025)
Tóm tắt (Abstract)
Trong ba thập kỷ qua, Việt Nam đã tiến xa từ việc thực hiện quy trình trị liệu tế bào thử nghiệm đầu tiên cho đến khi xác lập lĩnh vực này là một Công nghệ Chiến lược Quốc gia. Bài tổng quan này tái dựng lại quỹ đạo đó, phân tích các cột mốc khoa học, lâm sàng, pháp lý và hạ tầng đã định hình trải nghiệm của Việt Nam. Câu chuyện bắt đầu với ca ghép tế bào gốc tạo máu (HSCT) đầu tiên thành công vào năm 1995 và tiến tới sự phát triển của các liệu pháp tiên tiến như Tăng cường miễn dịch tự thân (AIET) cho các khối u rắn. Năm 2023, việc đạt được chứng nhận quốc tế AABB đã khẳng định sự tuân thủ các tiêu chuẩn chất lượng toàn cầu của Việt Nam. Những thành tựu này được củng cố bằng Quyết định số 1131/QĐ-TTg của Thủ tướng Chính phủ năm 2025 chính thức đưa trị liệu tế bào thành ưu tiên công nghệ cao. Mặc dù vẫn còn những thách thức về quy định và chi phí, hành trình 30 năm của Việt Nam cung cấp một mô hình bài bản về đổi mới y sinh trong bối cảnh nguồn lực hạn chế.
1. Giai đoạn tiên phong (1995–2005)
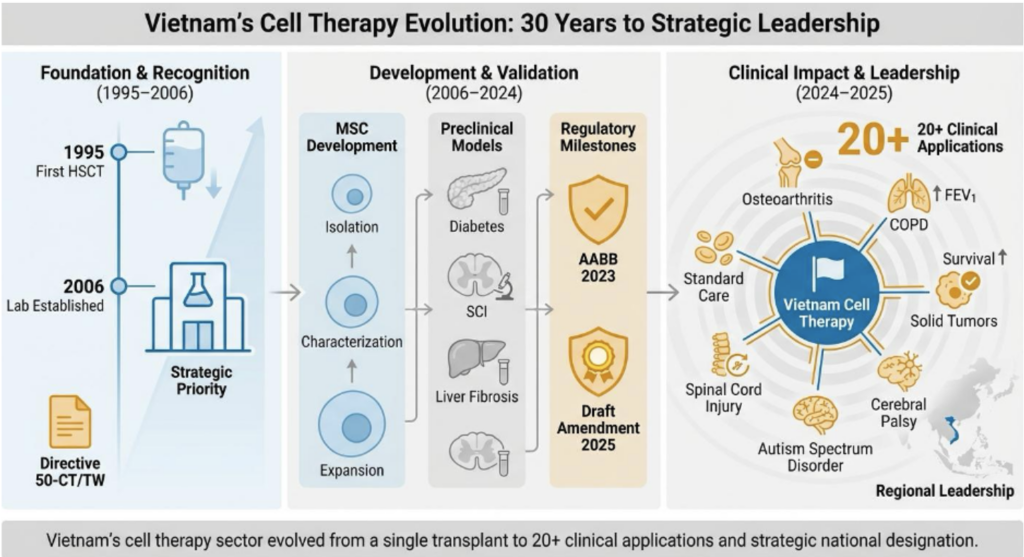
Hành trình trị liệu tế bào tại Việt Nam chính thức bắt đầu vào tháng 7 năm 1995 với ca ghép tế bào gốc tạo máu (HSCT) thành công đầu tiên tại Bệnh viện Truyền máu Huyết học TP. Hồ Chí Minh cho một nam bệnh nhân 21 tuổi mắc bệnh bạch cầu cấp dòng tủy (AML). Quy trình mang tính bước ngoặt này, do Giáo sư Trần Văn Bé dẫn dắt, đã chứng minh rằng các kỹ thuật y sinh phức tạp có thể được thực hiện an toàn trong điều kiện hạ tầng y tế Việt Nam lúc bấy giờ. Tiếp sau đó, các bệnh viện lớn như Viện Huyết học – Truyền máu Trung ương đã thiết lập các chương trình ghép, phát triển kỹ thuật từ thu hoạch tủy xương sang tế bào gốc máu ngoại vi và máu cuống rốn để điều trị các bệnh lý huyết học và Thalassemia.
2. Giai đoạn mở rộng và thể chế hóa (2005 – 2020): Sự bùng nổ nghiên cứu và đa dạng hóa lâm sàng
Chỉ thị số 50-CT/TW năm 2005 của Ban Chấp hành Trung ương Đảng là chất xúc tác chính sách quan trọng, chính thức công nhận công nghệ sinh học là ưu tiên chiến lược quốc gia. Năm 2007, Phòng thí nghiệm Nghiên cứu và Ứng dụng Tế bào gốc (SCL) — nay là Viện Tế bào gốc thuộc Trường Đại học Khoa học tự nhiên, Đại học Quốc gia TP. Hồ Chí Minh — được thành lập như tổ chức nghiên cứu chuyên biệt đầu tiên.
Nền tảng nghiên cứu tiền lâm sàng: Các nhà khoa học Việt Nam tập trung vào tế bào gốc trung mô (MSCs) từ dây rốn, mô mỡ và tủy răng. Các nghiên cứu trên mô hình động vật đã hướng tới các bệnh lý có gánh nặng lớn tại địa phương như thoái hóa khớp (cartilage repair), tổn thương tủy sống, xơ gan và đái tháo đường.
Chuyển dịch lâm sàng ngoài HSCT: Giai đoạn này chứng kiến sự ra đời của các ứng dụng MSC trong điều trị thoái hóa khớp gối và đặc biệt là COPD.37 Năm 2016, Bộ Y tế Việt Nam đã chính thức phê duyệt phác đồ truyền MSCs cho bệnh nhân COPD — một quyết định quản lý mang tính tiên phong. Các thử nghiệm cho bại não, tự kỷ cũng bắt đầu triển khai mạnh mẽ.
3. Giai đoạn tích hợp chiến lược và bước nhảy vọt chất lượng (2020 – 2025): Chuẩn hóa quốc tế
Đây là giai đoạn Việt Nam tập trung vào chất lượng quốc tế và lãnh đạo chiến lược.
- Tiêu chuẩn quốc tế: Năm 2023, việc đạt chứng nhận AABB toàn diện cho các hệ thống ngân hàng tế bào gốc đã đặt Việt Nam lên bản đồ trị liệu tế bào thế giới, đảm bảo mọi quy trình đạt chuẩn an toàn của Hoa Kỳ.
- Ứng dụng hiện đại: Việt Nam đã làm chủ liệu pháp Tăng cường Miễn dịch Tự thân (AIET) cho ung thư khối u rắn và triển khai các thử nghiệm CAR-T cho ung thư máu tái phát.
- Cột mốc chiến lược 2025: Đỉnh cao là Quyết định số 1131/QĐ-TTg của Thủ tướng Chính phủ vào tháng 6 năm 2025, chính thức xác lập công nghệ tế bào là Công nghệ Chiến lược Quốc gia, huy động mọi nguồn lực để bứt phá.
Triển vọng và thách thức
Hành trình 30 năm cung cấp một mô hình hướng dẫn về đổi mới y sinh trong bối cảnh nguồn lực hạn chế, nhưng vẫn cần vượt qua rào cản về khung pháp lý chuyên biệt cho ATMP và giảm chi phí để đảm bảo quyền tiếp cận công bằng cho mọi bệnh nhân Việt Nam.